La maladie de Crohn, affection inflammatoire chronique du tube digestif, suscite depuis plusieurs décennies un intérêt majeur en médecine. Conçue initialement comme une énigme clinique, elle a rapidement interpellé les chercheurs et les cliniciens par sa complexité et son impact sur le quotidien des patients. Aborder cette pathologie, c’est se pencher sur une maladie qui touche des milliers de personnes et qui transforme profondément leur vie ; Si vous pensez avoir des symptômes, contactez vite votre médecin traitant pour avoir un avis médical. L’histoire de la maladie de Crohn est marquée par des avancées significatives, tant en termes de diagnostic que de prise en charge, illustrant la constante évolution de la recherche médicale et des traitements adaptés.
Définition et origine de la maladie de Crohn
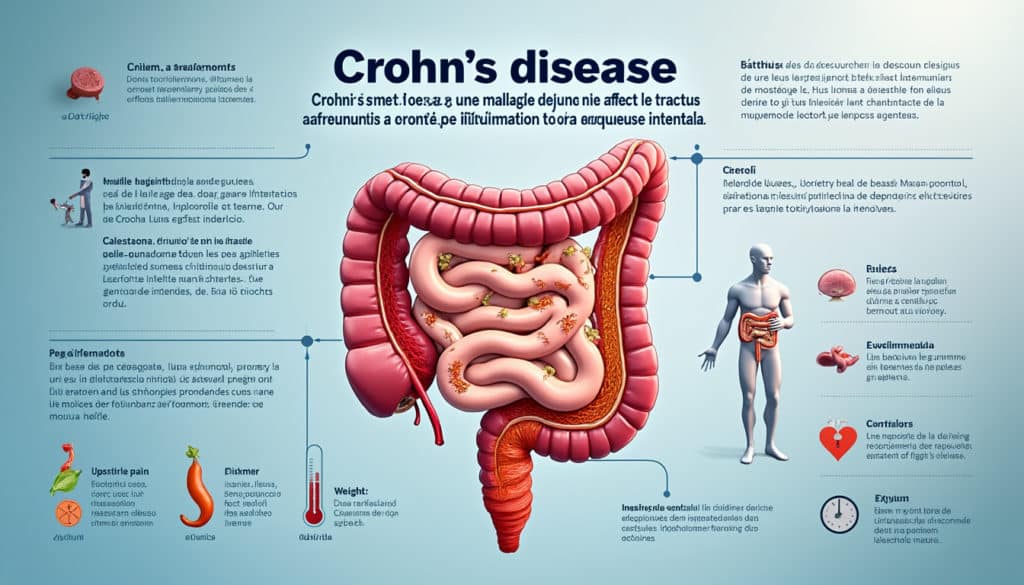
La maladie de Crohn est une affection inflammatoire chronique du système digestif qui fait partie des Maladies Inflammatoires Chroniques de l’Intestin (MICI). Cette pathologie, d’origine auto-immune, se caractérise par une inflammation persistante pouvant affecter n’importe quelle partie du tube digestif, de la bouche à l’anus, même si l’iléon reste la zone la plus fréquemment touchée. Son diagnostic repose sur une évaluation clinique approfondie complétée par des examens d’imagerie et une analyse histologique, permettant de différencier cette maladie d’autres affections similaires.
Les causes exactes de la maladie de Crohn demeurent encore mal élucidées. Toutefois, il existe une interaction complexe entre des facteurs génétiques, environnementaux et immunologiques. Des prédispositions héréditaires semblent favoriser l’apparition de cette inflammation chronique, tandis qu’un dysfonctionnement du système immunitaire conduit à une attaque continue de ses propres cellules et tissus intestinaux. Les chercheurs continuent d’explorer ces mécanismes afin de mieux comprendre le déclenchement et l’évolution de la maladie.
L’importance de l’inflammation dans cette pathologie est primordiale car elle provoque des modifications de la paroi intestinale. Ces changements peuvent résulter en épaississement, formation d’ulcères et parfois d’autres complications comme des fissures ou des perforations. Bien que l’inflammation soit localisée dans certaines zones, elle peut se manifester de manière discontinue avec des zones de tissu sain entre des segments affectés, caractéristique qui complique encore davantage la prise en charge de l’affection.
Symptômes et manifestations Cliniques
Les symptômes de la maladie de Crohn varient considérablement d’un patient à l’autre et au cours de l’évolution de la maladie. Ils peuvent se manifester de façon intermittente, par le biais de poussées aiguës suivies de périodes de rémission. Parmi les manifestations les plus courantes, on retrouve des douleurs abdominales intenses, souvent accompagnées de diarrhée chronique, qui peuvent compromettre la qualité de vie des personnes affectées.
Cette inflammation chronique peut également entraîner une perte de poids involontaire et une fatigue généralisée, des signes évocateurs d’une malabsorption des nutriments essentiels. Des complications extra-intestinales ne sont pas rares, comme des douleurs articulaires, des lésions cutanées ou des manifestations oculaires, témoignant de la nature systémique de cette maladie. Le spectre des symptômes reflète la complexité de l’affection et souligne comment un dysfonctionnement immunitaire peut impacter divers systèmes organiques.
Il est important de noter qu’en cas de poussées aigües, certains patients peuvent présenter des complications sévères telles que des abcès ou des fistules, qui nécessitent une prise en charge médicale urgente. La variabilité des symptômes complique souvent le diagnostic et oblige les professionnels de santé à adopter une approche personnalisée pour surveiller l’évolution de la maladie au quotidien.
Traitements et gestion au quotidien de la maladie de Crohn
La prise en charge de la maladie de Crohn repose sur l’utilisation d’une combinaison de traitements visant à réduire l’inflammation, à soulager les symptômes et à prévenir les complications. L’approche thérapeutique intègre souvent des médicaments anti-inflammatoires, des immunosuppresseurs et, dans certains cas, des traitements biologiques ciblés qui agissent spécifiquement sur certaines molécules impliquées dans le processus inflammatoire.
Outre la pharmacothérapie, une attention particulière est portée à la nutrition et à l’équilibre alimentaire. En effet, des ajustements diététiques peuvent s’avérer essentiels pour réduire l’irritation intestinale et améliorer l’absorption des nutriments. La collaboration avec un diététicien permet d’élaborer un plan alimentaire personnalisé qui tient compte des besoins spécifiques liés à l’inflammation chronique.
La surveillance régulière par des examens cliniques et par des investigations complémentaires demeure indispensable pour évaluer l’efficacité des traitements et adapter la prise en charge en fonction de l’évolution de la maladie. Étant une affection à caractère imprévisible, la maladie de Crohn requiert une vigilance accrue pour détecter rapidement toute exacerbation.
Des approches complémentaires, telles que le suivi psychologique et le soutien social, sont également bénéfiques pour aider les patients à gérer l’impact émotionnel et physique de cette pathologie. La familiarisation des patients avec leur maladie, ainsi que l’éducation sur la gestion des symptômes, permettent de mieux anticiper les phases aiguës. Cette approche holistique contribue ainsi à une qualité de vie améliorée malgré l’inexorabilité de la maladie.
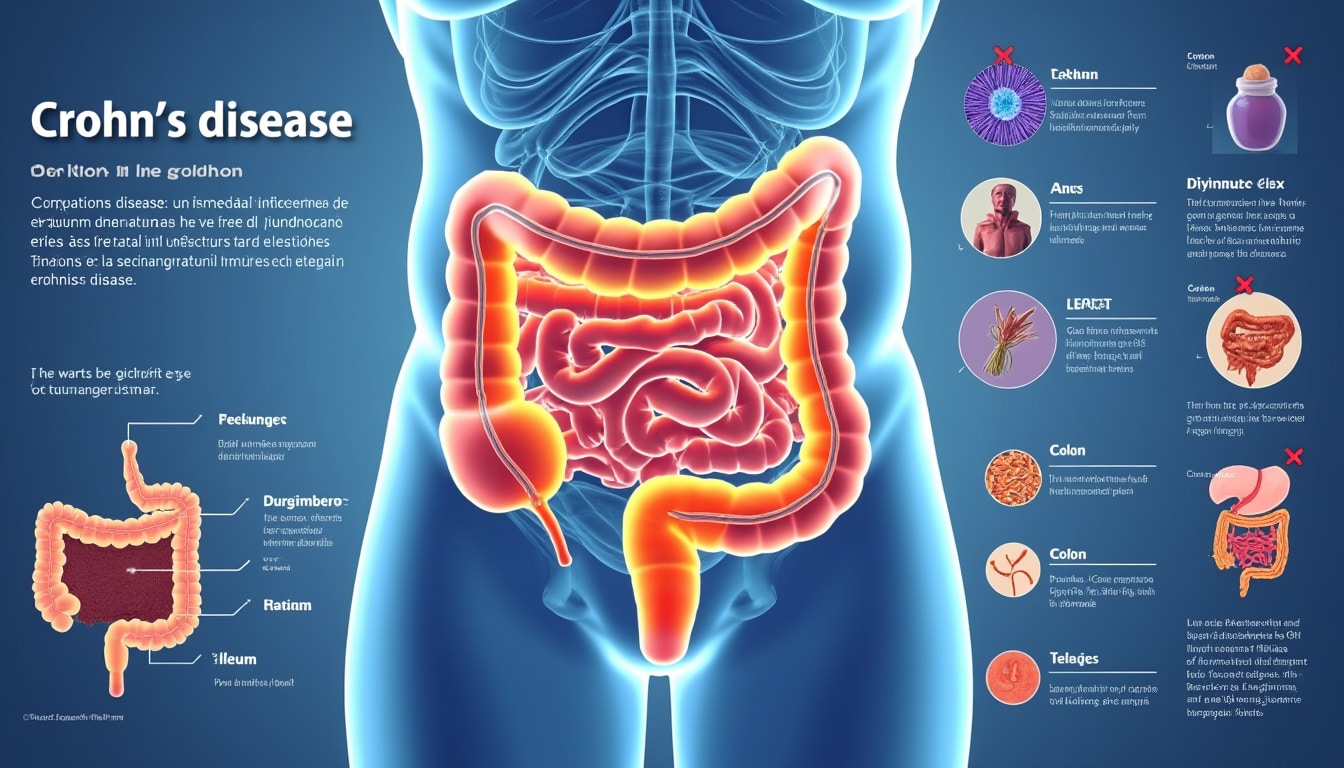
Les enjeux autour de la maladie de Crohn
L’un des premiers enjeux est de comprendre la diversité des symptômes que peut présenter la maladie de Crohn. Ceux-ci varient grandement d’un individu à l’autre et, à l’instar d’autres maladies inflammatoires, se caractérisent par des poussées et des phases de rémission. Les patients peuvent ainsi souffrir de douleurs abdominales intenses, de diarrhées, d’ulcérations de la paroi intestinale et de diverses complications telles que des fissures ou perforations. Ces manifestations symptomatiques complexes imposent un suivi médical régulier et un éventail d’investigations pour éviter toute aggravation de l’état de santé.
Les défis liés au diagnostic reposent sur la variabilité et la non spécificité des signes cliniques. En effet, les symptômes ressemblent à ceux d’autres affections digestives, ce qui rend parfois difficile l’identification de la maladie de Crohn. L’utilisation d’examens complémentaires, tels que la coloscopie, l’imagerie médicale et des analyses biologiques, est alors essentielle pour poser un diagnostic précis. Ainsi, les professionnels de santé doivent être particulièrement vigilants et prendre en compte l’historique médical, ainsi que d’éventuels antécédents familiaux, pour comprendre l’origine de ces manifestations.
Par ailleurs, la chronicité de la maladie de Crohn représente un défi de taille pour le quotidien des patients. L’évolution par poussées engendre souvent une altération significative du confort de vie et nécessite une adaptation constante tant du point de vue médical que psychologique. Le suivi régulier par des spécialistes, associé à la mise en place de stratégies thérapeutiques personnalisées et de mesures d’accompagnement, s’avère indispensable pour retarder la progression de la maladie et améliorer la qualité de vie des personnes concernées.
Stratégies thérapeutiques et impact sur la vie quotidienne
Le traitement de la maladie de Crohn repose sur une approche multimodale. Les options thérapeutiques actuelles incluent des traitements médicaux visant à réduire l’inflammation et à contrôler les poussées. Parmi ces approches, on compte l’utilisation de médicaments anti-inflammatoires, d’immunosuppresseurs et, dans certains cas, de traitements biologiques spécifiques pour cibler les dysfonctionnements immunitaires. Ces stratégies nécessitent cependant un suivi rigoureux et une adaptation en fonction de l’évolution de la maladie.
Un autre enjeu majeur réside dans la prise en charge globale des patients, englobant à la fois l’aspect physique et psychologique. Une bonne gestion de la maladie passe par une éducation thérapeutique, qui permet aux personnes atteintes de mieux comprendre leur maladie, d’identifier leurs symptômes et de gérer les périodes de poussée avec une approche proactive. Cette éducation aide également à améliorer l’adhésion aux traitements, à réduire l’anxiété et à anticiper les complications potentielles qui pourraient impacter la vie quotidienne.
De nombreux patients font face à des conséquences sur leur vie professionnelle et personnelle, en raison des douleurs chroniques, de la fatigue et de l’incertitude liée à l’apparition soudaine des symptômes. Dans ce contexte, le soutien social et l’accès à des ressources spécialisées demeurent indispensables pour atténuer l’impact de cette maladie sur le long terme. Les professionnels de santé encouragent également la pratique d’activités physiques modérées et une alimentation équilibrée, afin de renforcer le système immunitaire et d’améliorer le bien-être général.
Les défis posés par la maladie de Crohn restent importants, aussi bien du point de vue médical qu’en termes d’organisation personnelle et sociale. Une meilleure compréhension de ses mécanismes et l’amélioration des techniques diagnostiques et thérapeutiques permettent toutefois d’espérer une prise en charge plus efficace. Cet effort concerté entre professionnels de santé et patients vise à faire évoluer le paradigme de traitement, tout en réduisant les complications et en favorisant une meilleure qualité de vie pour les personnes concernées.